口腔顎面外科 邱昱瑋醫師
邱昱瑋醫師畢業於中山醫學大學牙醫系,後於陽明交通大學取得碩士及博士學位,並於台北榮民總醫院完成專科訓練。
現任中山醫學大學主治醫師,並多次受邀於國內外學術會議演講,於111年獲牙醫師全聯會優良教師殊榮。
什麼是口腔顎面外科?
口腔顎顏面外科,是牙醫學的一門專業分科,要成為專科醫師必須在大學畢業取得基本牙醫師執照後,繼續接受長達三至四年的專科醫師訓練。
在執行醫療的同時,由於必須具備醫學與牙醫學的專業知識,因此訓練過程包含內科、外科、急診、重症等訓練。自民國87年,衛福部認定口腔顎顏面外科為部訂專科。
口腔顎面外科主要是以「顏面部」及「口腔顎面」相關手術為執業範圍,依手術項目又可再細分為拔牙、膺復前手術、顎顏面外傷、頭頸部感染、良性腫瘤、囊腫、惡性腫瘤、唾液腺疾病、顳顎關節疾病、正顎手術、顎顏面重建、植牙手術等等,當然每位醫師也會有不同的專長喔!
2024-06-18
手裡有地圖,就不會迷路嗎? 路痴表示~ 你在說什麼!!! 除非你有絕佳的方向感加上超強的記憶力,否則難免還是有迷路的可能。而此時,如果每個路口都有目的地的指標,是再好不過的事了。
每位手術醫師在進行手術時,都希望能夠精準的掌控切割的位置,尤其對於硬組織的手術如骨腫瘤切除、削骨等更甚如此,特別是需要在意幾毫米誤差的手術。
如果在手術前可以在電腦上預先設計好切割的位置,依照切割位置,設計出切割導引板,再以3d列印技術印出導引板。手術時置入導板後,順著導板做切割,即可達到預期的結果。
此外,在腫瘤切除時,若能透過導板達到精準的切割,手術後的重建亦可以預先計畫,減少等待傷口癒合的時間喔。
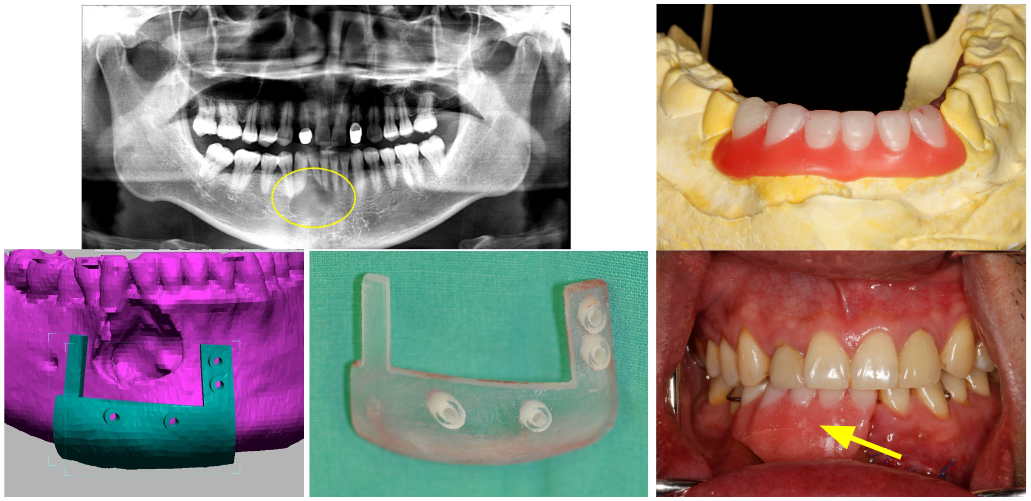
下顎骨良性腫瘤(左上),設計切割導板(左下)。手術時順著導板切割即可。術前可先進行假牙設計(右上),術後待傷口初步復原立即給予假牙(右下)
2024-06-18
下顎骨是中下顏面部最重要的骨頭,下顎骨關係著外觀、吞嚥、發音等,甚至與呼吸道有極大的關係。當下顎前端舌部附著的下顎骨缺損時,會發生呼吸道塌陷,有窒息的風險。
缺損的分類
以缺損型態來說,下顎骨缺損可以分為單純骨頭缺損、骨頭合併牙肉缺損及骨頭合併皮膚缺損,若以位置來說可以分為後端高度、側邊、前面區域缺損。這些分類可以用來當作重建選擇的參考。
下顎骨缺損的原因
包括腫瘤侵犯骨頭、骨髓炎造成骨缺損而斷裂、外傷粉碎性骨折等
重建的方式可以分為三大類
- 使用金屬骨板代替下顎骨: 優點為手術時間較短、手術風險較低,不需要在身體其他地方取骨。但是缺點為金屬骨板有可能會有斷裂、螺絲鬆脫及外露等風險。一旦這些情況產生,最終就只能移除骨板,而骨板移除後除非再補上自體骨,不然下顎會面臨變形、咬合偏移的風險,甚至會影響到呼吸道。
- 使用自體骨: 從身體其他地方拿取不影響正常生活的骨頭,比如小腿的腓骨、髂骨、肩胛骨等,優點為補上去的骨頭可與原本舊的骨頭長起來,成為完整的骨頭,萬一固定的骨釘骨板有狀況,將骨釘骨板移除即可。下顎骨仍然不會變形,咬合依然可以維持。而缺點為手術時間較長。
- 僅用軟組織覆蓋: 少了自體骨及骨板的支撐,下顎骨的連續性會受到影響進而造成下巴偏移、外觀改變、咬合移位狀況,如果缺損區跨過中線甚至會導致呼吸道塌陷讓病患終身使用氣管造口呼吸。但對於某些極端的狀況,比如沒有骨頭可以固定骨釘骨板,而病患存活狀況又不理想或是缺損區太大不適合做長時間的手術等,也只能用這個方式暫時替代了。
數位科技對下顎骨重建的應用
對於僅使用金屬骨板替代的案例而言,我們可以使用3D列印印出病患自身的下顎骨模型,並在模型上塑形,將模型較突出的地方移除,之後再以模型為基準來彎折骨板,此種做法可以減少骨板彎折之張力、降低反覆彎折骨板所累積在骨板內的應力、減少手術時間、精確定位下顎骨的相對位置。且根據本院研究顯示,預先彎折的骨板可以有效的降低骨板使用的併發症。
而對於使用自體骨重建的病患,當我們確立顎骨切除範圍後,考量到下顎骨並非一直線,為了讓取下來的骨頭能符合下顎骨的外型,我們可以預先在電腦上將移植的骨塊做模擬切割。讓骨塊的排列方式趨近於下顎骨的外型,並列印出切割導板,在手術時只要依照切割導板進行切割及組裝,便可做出趨近下顎骨外型的骨塊,讓手術更加快速且精確。
結論
重建方式的選擇必需考量到病患的情況,如腫瘤體積的大小、骨缺損的範圍、病患自身的狀況、腫瘤的分期等等,甚至有時無法一次完成所有的重建,這都需要與手術醫師做多方面的討論。
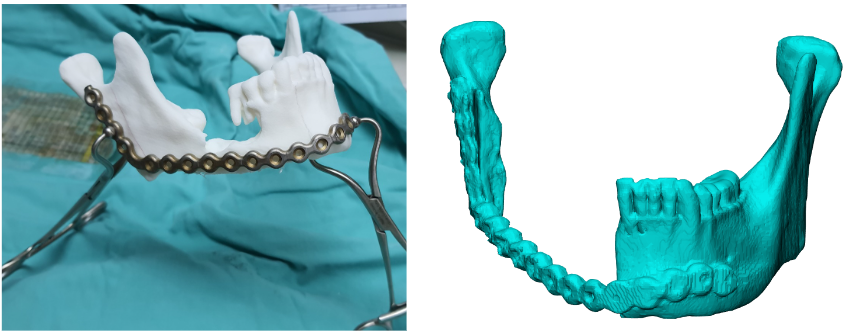
右側下顎骨腫瘤需進行下顎骨切除。3D列印出病患一比一下顎骨的模型,預先在模型上預先彎折骨板(左)。術後將骨板置入(右)
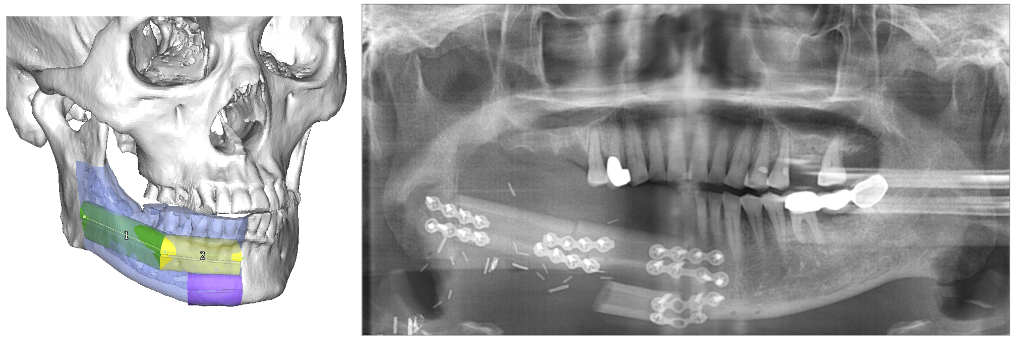
右側下顎骨腫瘤需進行下顎骨切除。以數位設計規劃出切割位置及重建骨塊排列的位置。再列印出切割島板,用於手術(左)。術後將骨塊排列的位置(右)
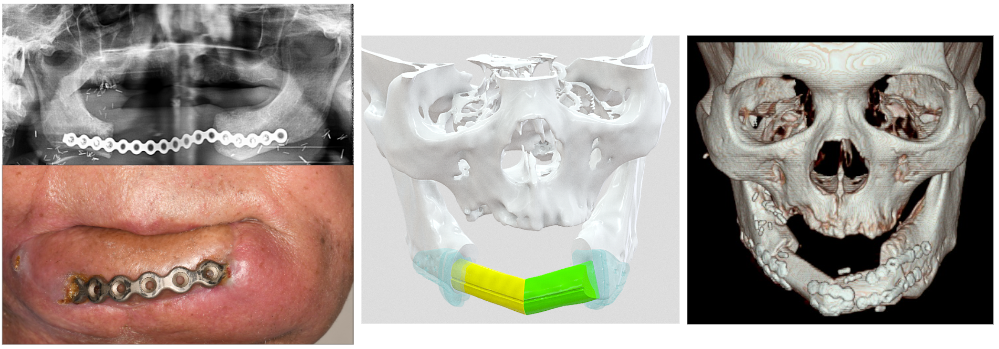
以骨板代替下顎骨進行重建後骨板露出(右)。以數位設計規劃出切割位置及重建骨塊排列的位置。再列印出切割島板,用於手術(中)。術後將骨塊排列的位置(右)
2024-06-18
還記得小時候出去玩,總會隨身攜帶地圖,才幾年的時間GPS google map已經融入我們的生活當中。這樣的及時定位系統也可以應用於手術中,藉由更精確的手術導航系統,讓手術醫師了解現在的解剖位置、以及附近重要的神經血管。手術用的導航與日常生活所使用的GPS差別在於,手術所使用的導航精準度需控制在 0.3-0.5 mm。而且所使用的圖資即為病人自己的影像,因此,每次手術的圖資都不一樣。
除了定位以外,另一個好處在於還可以預先做手術計畫,比如我們可以預先規劃腫瘤切割的位置,或是骨塊擺放的位置、植體植入的位置等。就有如在google map 預先規劃行程一樣,手術當下只要照著預先規劃的位置走就可以了。當然,偶爾還是會遇到GPS 導航失準的時候,這就考驗手術醫師臨場的應變能力了。
良好的手術計畫配合外科醫師的技術才會有好的結果,缺一不可。
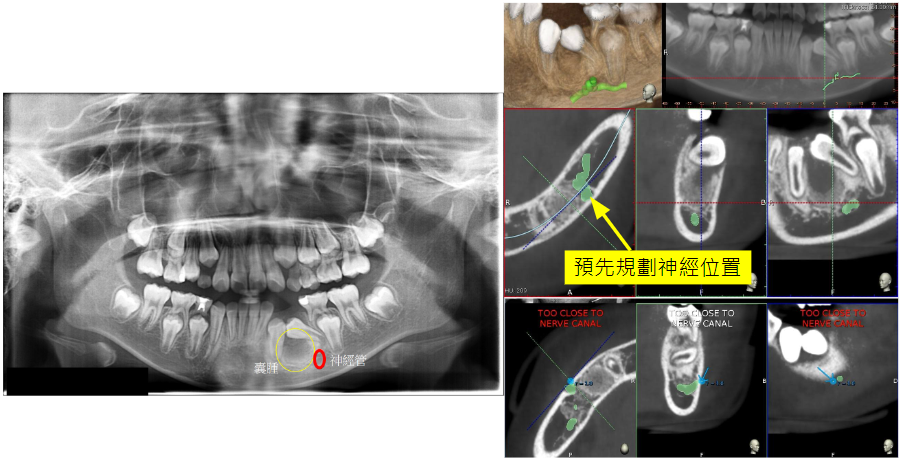
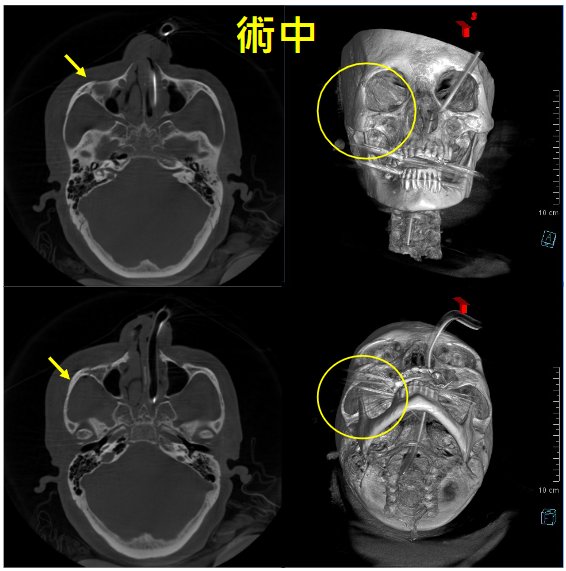
囊腫出現於神經管旁(左圖),預先標示出神經的位置(綠色線),手術當下太接近神經,機器立即發出警語(右下)(紅色字體)
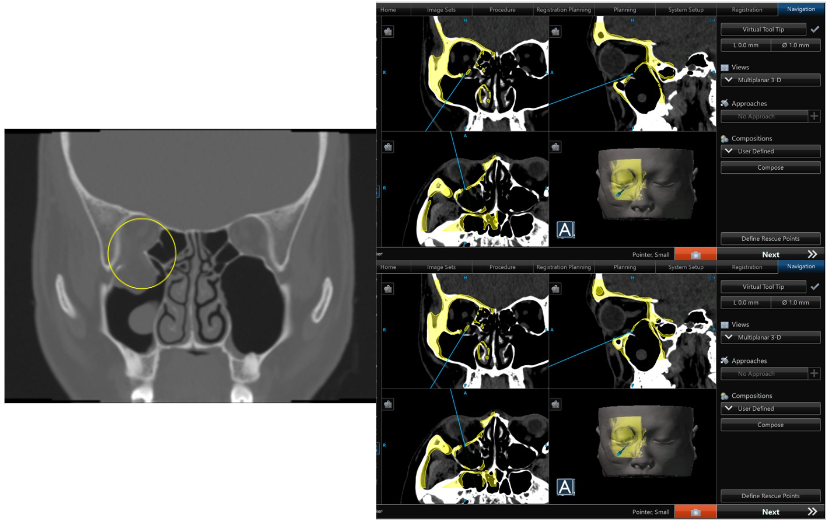
右側眼底骨折,以左側鏡像預先規劃骨板擺放之位置(右圖黃色影像),並以指針確認位置是否正確
2024-06-18
電腦斷層是用電腦將身體橫切面的影像以連續性的x 光片來顯現,而這些橫切面的影像可再進一步重組成精細的3D立體影像。傳統的電腦斷層裝置於放射科,如果要照射必須將病人轉送至指定地點。
複合式手術室是將電腦斷層直接裝置於開刀房內,讓外科醫師在開刀的當下立即以電腦斷層確認手術位置,了解手術結果。一旦發現手術的狀況與預期的規劃不同,可以即時調整,讓醫師可以邊做邊看。這項設備不但讓病人更安全,更同時提高了手術的精確性。
對於顏面部的手術,舉凡需要精確定位如重建、外傷等等皆可以使用喔。
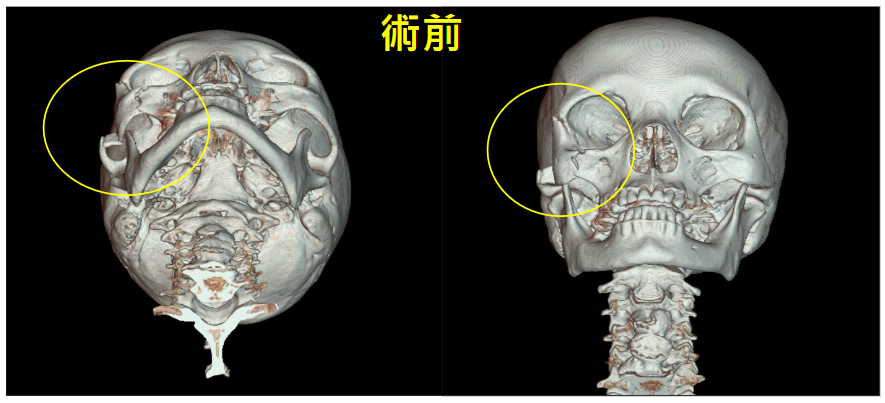
顴骨多處碎裂
在手術當下,立即以電腦斷層來確認骨塊位置,可見骨頭復位良好。此影像可讓手術醫師更放心,也讓手術結果較能符合預期
全院第一例使用複合式手術室進行顏面骨折修復,合影留念
2024-06-18
下顎骨骨折最主要的目標還是回復原來的咬合,讓上下牙齒可以回復到原本的相對位置,回復咀嚼功能,也減少復位後骨頭移位對顳顎關節產生負擔。因此,對於大部分骨折的病患,僅靠牙齒做為復位的指引,即可將骨頭復位回原本的位置。而對於缺牙的病患,亦可以利用病患自身的假牙或是骨折線的斷面,將骨塊復位。
但對於少數因骨折復原不理想造成咬合異位、骨折未完全復原的病患,或是粉碎性骨折的病患,數位手術設計便可以有所幫忙。我們可以在電腦上模擬咬合位置與骨塊的關係,了解回到正常咬合後各個骨塊的相對位置、是否有骨缺損、是否有骨塊互相干擾等,將骨塊拼回去,另外亦可了解顳顎關節的相關位置等。當確認位置後,便可以將模型或是導板以3D 列印印出,如此便可增加手術的準確及便利性。
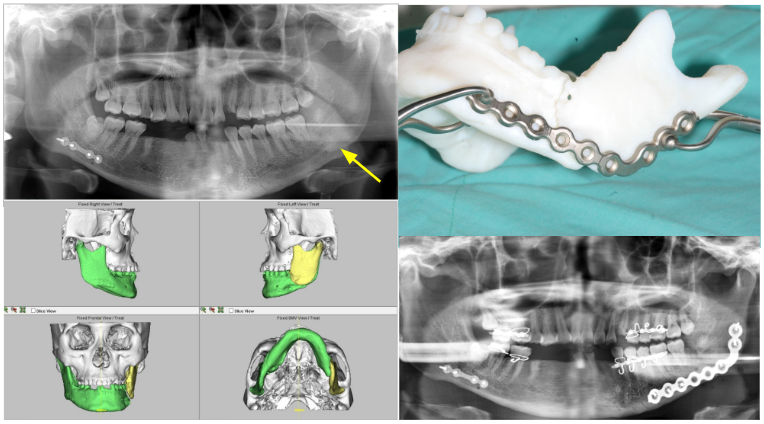
雙側下顎骨骨折,左側因骨髓炎而無法順利癒合造成咬合不正(左上箭頭處)。
以咬合為基礎將在電腦上將骨塊復位(左下)並列印3D模型(右上)術後可見骨塊復位後使用骨板將骨塊固定。
2024-05-29
囊腫指的是像水球般的囊腔,外層是完整的細胞,而囊腔內充滿液體或是空氣等等。
顎骨囊腫依照細胞的來源可以大致分為發育性囊腫,發炎性囊腫,齒源性囊腫及顎骨相關的囊腫等。囊腫在外層的囊腔細胞會分泌液體,造成囊腫中間水壓變大,當壓力超過一定程度後,壓迫腔外骨頭,進而早成骨頭的吸收。
X光片下可見因骨頭吸收造成邊界明顯的黑影,有時會合併有尚未萌發的牙齒。初期的囊腫,往往不會有任何症狀。偶爾在定期檢查牙齒時被牙醫發現。
倘若一直沒有處理,當囊腫不斷增大後,造成最外層的皮質骨產生穿孔,進而與口腔相通引起感染,甚至引起大量骨質吸收造成病理性骨折。絕大部分囊腫為良性,處理方式可採用保守治療,其最終目的不外乎將其移除。因此,依照囊腫的大小及位置可以有不同的方式。
如果囊腫不大,直接將囊腫全部刮除即可。一旦囊腫已經大到貼近重要結構如神經、牙根等,亦可考慮先將囊腫減壓,刮除絕大部分組織,引流出囊腫內的液體,待囊腫變小後,再評估是否需要將殘存組織再進行刮除。
如果囊腫的細胞型態為侵犯性較高且已造成顎骨下緣嚴重侵蝕或是復發多次,下顎骨整段截除則為最後的手段了。對於範圍較大的囊腫,在顎骨內做刮除時往往有些死角,且囊腫附近往往有重要的結構。如果搭配內視鏡的輔助,更能夠減少對周圍組織的傷害。
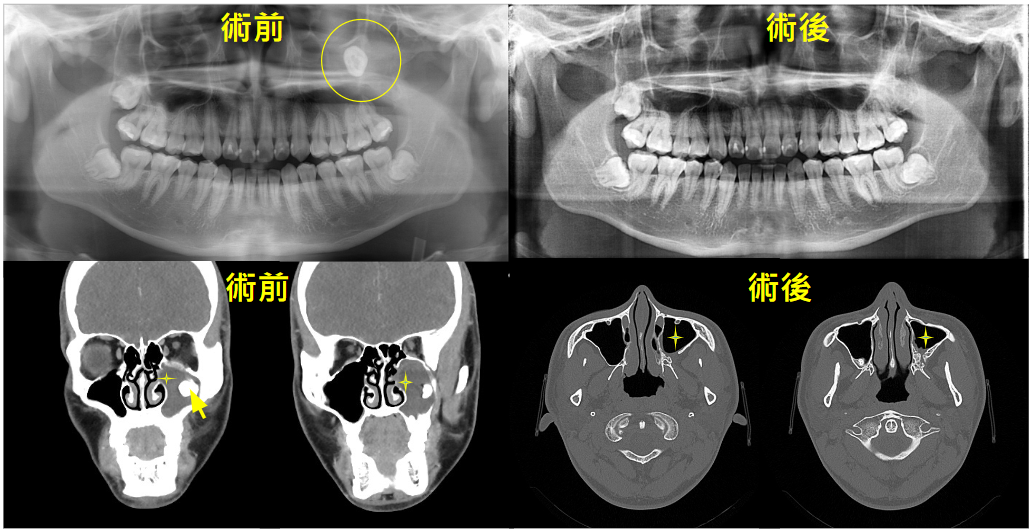
上顎囊腫 術前:囊腫破裂造成鼻竇炎
經手術移除囊腫,術後恢復良好。鼻竇症狀以解除
術中以內視鏡確認牙齒位置並拔除牙齒。
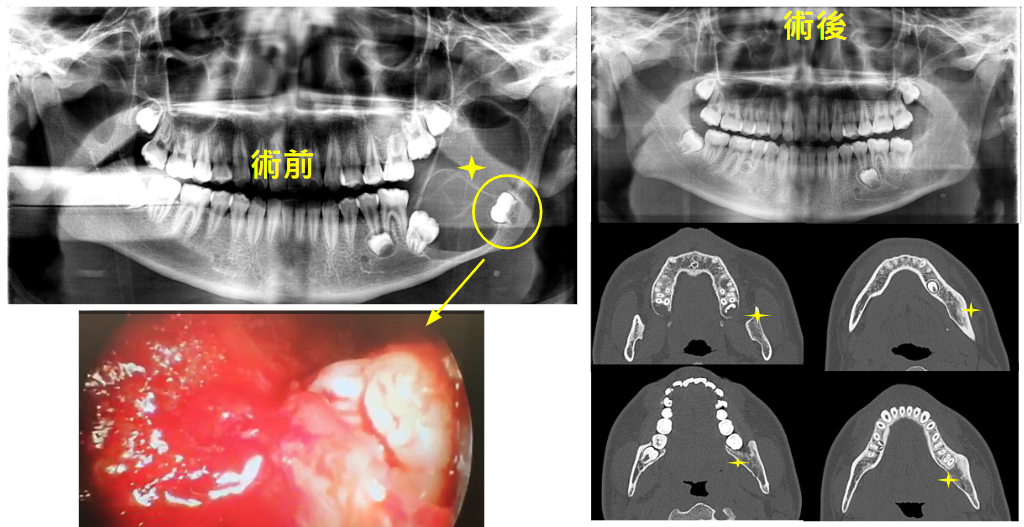
下顎囊腫合併阻生齒,x 光片可見大規模骨破壞,術中使用內視鏡拔除牙齒,術後顯示骨頭已長回。
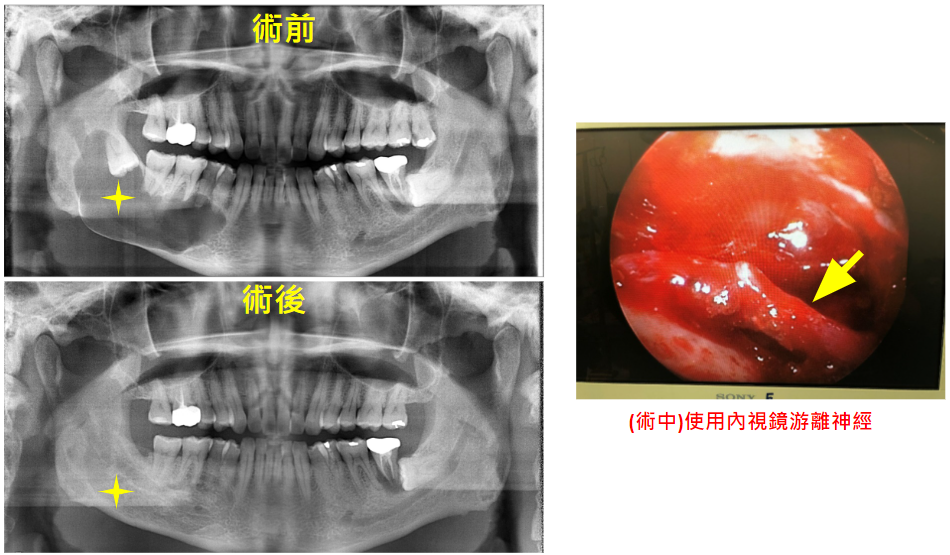
下顎囊腫合併阻生齒,x 光片可見大規模骨破壞,術中使用內視鏡移離神經,減少神經受損。術後顯示骨頭已長回
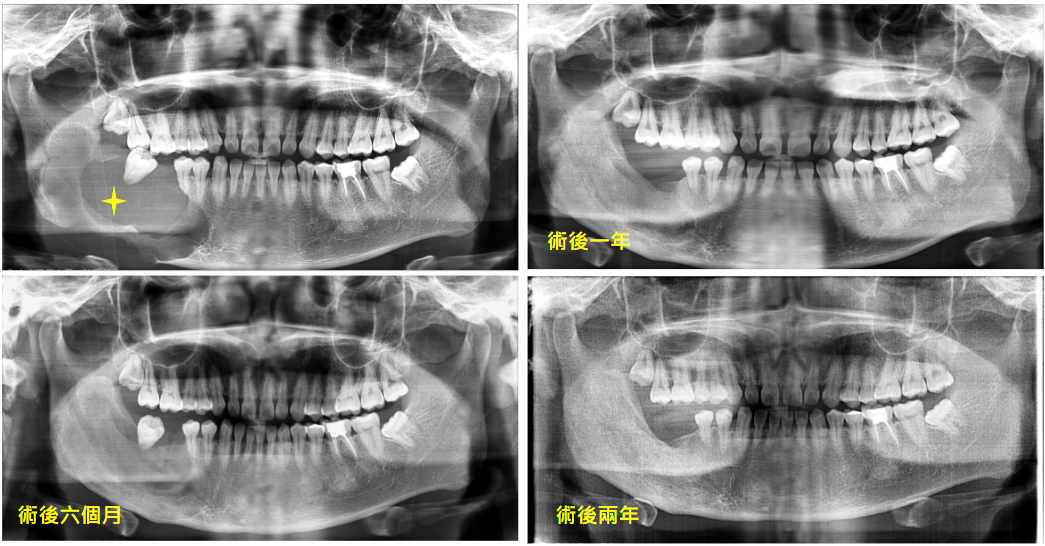
下顎囊腫,x 光片可見大規模骨破壞,採造袋術保守治療,術後顯示骨頭已長回。
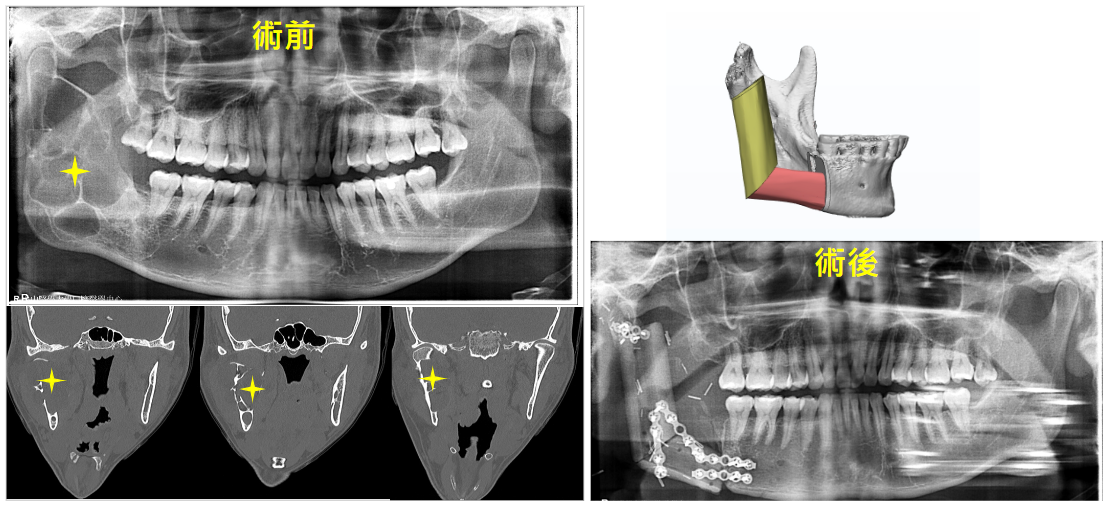
下顎囊腫合,囊腫已侵犯至下顎骨邊緣,將顎骨整段切除以腓骨重建
2024-05-29
牙齒在牙床中,就像樹根穩穩抓住泥土,一旦牙齒被拔除,周圍的骨頭就像少了樹根泥土,很容易一點一滴的流失。
根據統計,拔牙後造成的牙床骨吸收,發生在拔牙三個月內,不論是高度及寬度都會有影響,吸收的寬度會大於高度,頰側吸收會大於舌側,最多會高達原始寬度的百分之五十。倘若之後想在缺牙處植牙,流失的骨頭勢必需要重建,這也因此會增加缺牙的時間及手術的次數。
因此,如果在拔牙後立即置入骨再生的材料,將拔牙窩洞填滿,誘導骨在生。並在窩洞上蓋上再生膜,維持骨頭生長之空間。此做法即可大大減緩拔牙後的骨吸收,讓後續植牙的製作更加順利。
當然這並非每個案例都適用,如果四周骨壁破壞得太嚴重,只能等拔牙後再進行補骨了。
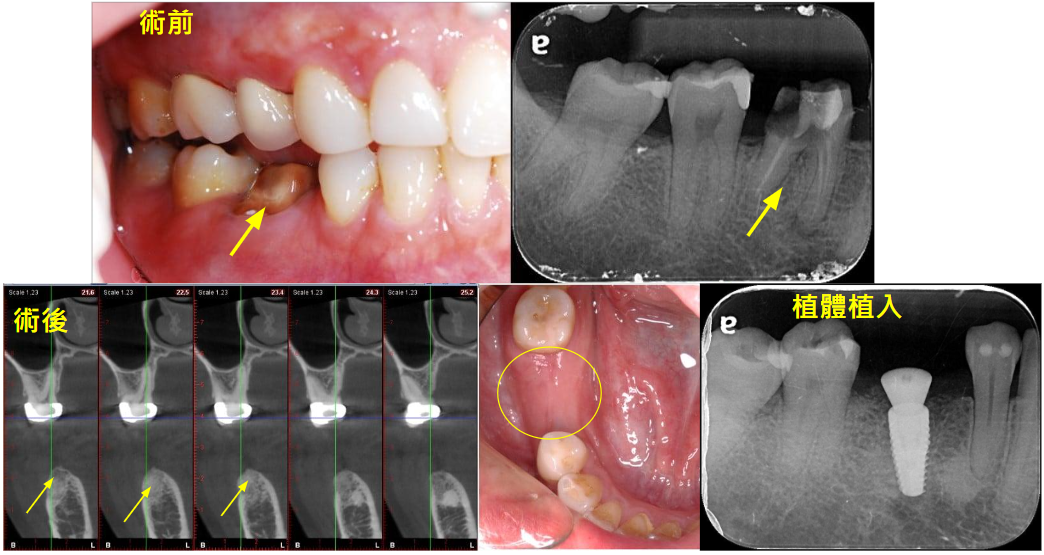
嚴重齲齒,無法做牙套只能將牙齒拔除(上圖)。
齒槽脊保存術,術後可見骨生長情況良好,接著植入植體(下圖)
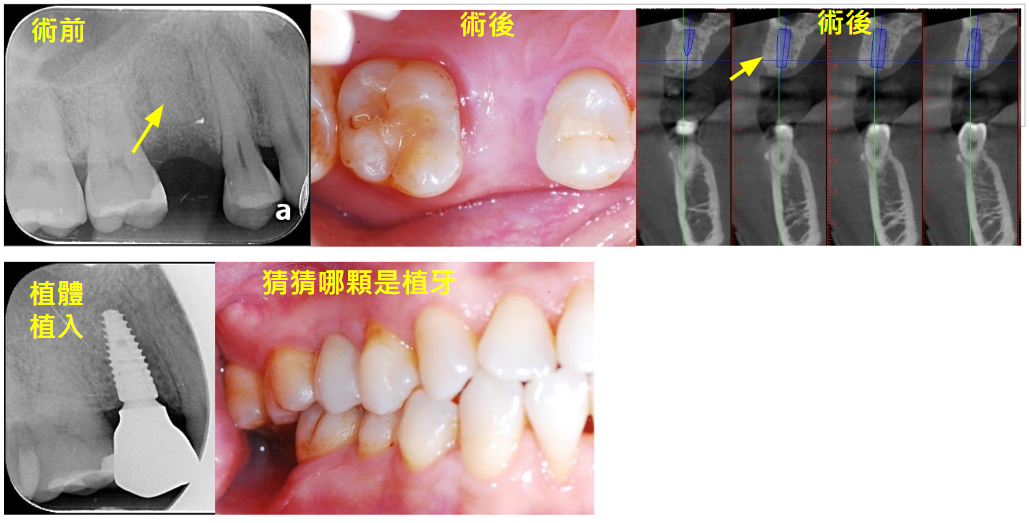
(左上)嚴重齲齒,無法做牙套只能將牙齒拔除。
(中上、右上)齒槽脊保存術,術後可見骨生長情況良好 。
(下) 植入植體、裝上假牙。
參考文獻
1. J Dent Res, 46:222-231, 1967.
2. J Prosthet Dent, 34:456-462, 1975.
3. J Periodontol, 71:1774-1791, 2000.
4. J Periodontol, 74:990-999, 2003.
2024-05-29
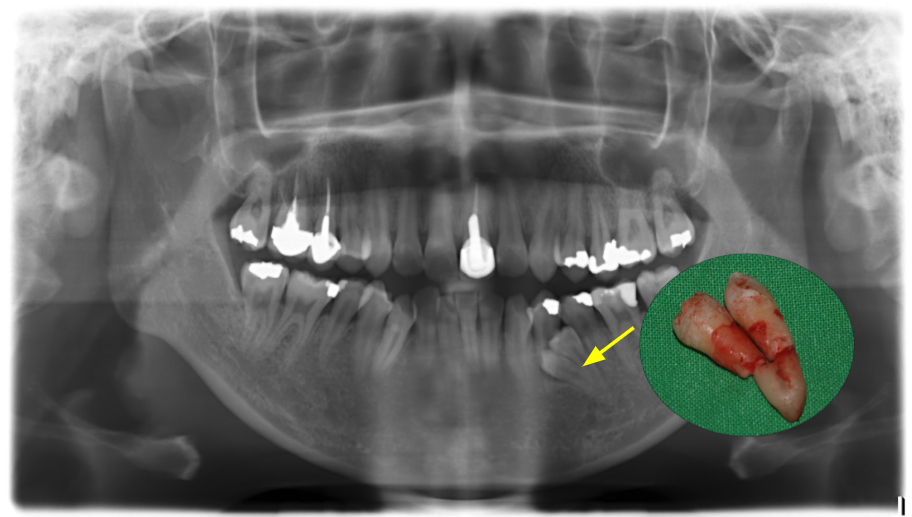
智齒(第三大臼齒)的作用
遠古時代,因為醫療不發達,恆牙第一大臼齒在六歲萌發後,有可能在成年之前已經蛀掉,而智齒的作用就是填補這個空缺。其次,遠古時代飲食較為粗糙,咀嚼頻率較高、齒弓發育較大,智齒皆可正常萌發。就這樣智齒便在口腔中相安無事。
反觀現在,醫療發達及飲食逐漸精緻化,智齒因而無法完全萌發,此時便以各式各樣的角度出現在口腔裡。
智齒到底該不該拔阿?
進入主題,首先不是所有智齒都應該被拔掉的,判斷智齒是否該拔的兩個要件就是”現在有沒有症狀”及”未來會不會產生病變”。
現在有沒有症狀包括1.會不會腫痛(曾經腫痛也算) 2.會不會卡食物不好清潔。而未來會不會產生病變的主要原因為為牙縫及牙齒周圍堆積食物造成清潔不易,造成齲齒、牙周病、牙冠周圍炎進一步引起蜂窩性組織炎,或是牙齒周圍的齒源性細胞不斷增生,造成囊腫或是良性腫瘤等。
倘若真的需要拔除智齒最適合的年齡是18-20歲,因為此時牙根僅部分萌發且骨頭與牙齒並未沾黏。隨著年紀漸長,智齒牙根逐漸發育且骨頭與牙齒逐漸沾黏更增加了手術的困難度。女性在準備懷孕前更需檢查以免懷孕時期引發智齒不適而無法接受手術處理。
拔除智齒的併發症
智齒拔除可視為簡單的口腔手術,最常見的併發症不外乎為傷口的疼痛與腫脹。會引起腫脹除了個人體質差異外最主要的原因包括手術時組織所受的傷害。組織傷害的越少當然腫脹的程度相對減少。一般而言,手術後第二天至第三天組織腫脹最劇烈,約一周左右會明顯的減緩。
其次併發症為乾性齒槽炎,此項症狀會引起傷口劇烈的疼痛及異味。發生的原因主要是細菌將骨頭上覆蓋的血塊溶解因而造成骨頭表敏感神經的暴露。通常服用止痛藥及局部傷口換藥後一至二周可逐漸改善。
而大家最關心的併發症當然就是下唇麻木,起因為下齒槽神經在拔除智齒時受到擠壓、拉扯等而受傷引起的下唇感覺異常。根據統計,發生下唇麻的機率為0.35%至 8.4%。當然,牙齒越深,神經受傷造成下唇麻木的機率也越高。引起神經傷害的機率與智齒在下顎骨的深度有絕對的關係。
較少發生的併發症包括舌神經受傷造成味覺亦常、牙齒掉入組織間隙、慢性骨髓炎等等
一旦經醫師評估有可能會造成病變的智齒,我還是建議儘早拔除。畢竟年輕就是本錢,術後組織復原與年紀及周圍組織破壞的程度有絕對的關係。而如果暫時沒有危害也建議定期檢查喔。
有問題也歡迎找口腔外科醫師做進一步的諮詢。
2024-05-29
正常人的齒列中具有32 顆恆齒,然而偶爾會有人多一顆或兩顆甚至更多顆牙齒。這些多的牙齒統稱為多生牙。
多生牙發生比率大約在1.5%至5%左右,而位置好發於上顎門牙區或是下顎小臼齒區。牙齒型態大多與正常牙齒不同。
多長的牙齒往往會被家長忽略,直到出現齒列排列不正、正常牙齒延遲萌發、門牙產生間隙等才會被發現。
大多數的多生牙無咀嚼功能,經醫師評估後,若有可能造成上述諸多問題建議儘早拔除。由於多生牙常埋在牙肉或骨頭內。如果小孩年紀無法配合局部麻醉手術,則建議在全身麻醉下拔除牙齒。若已發生齒列不正則建議由矯正或是兒童牙科醫師即早介入治療。
多生牙之生雞卵無,放雞屎有
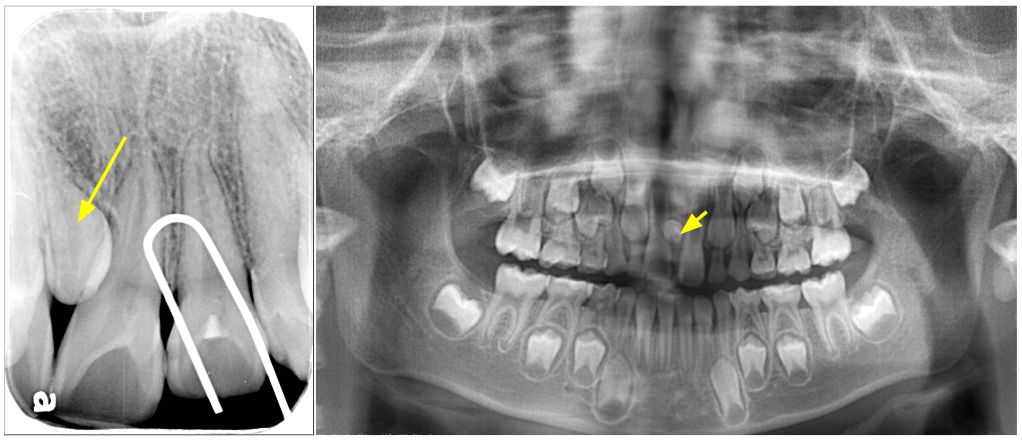
上顎多生牙(箭頭處)造成牙齒排列不正,門牙產生旋轉。
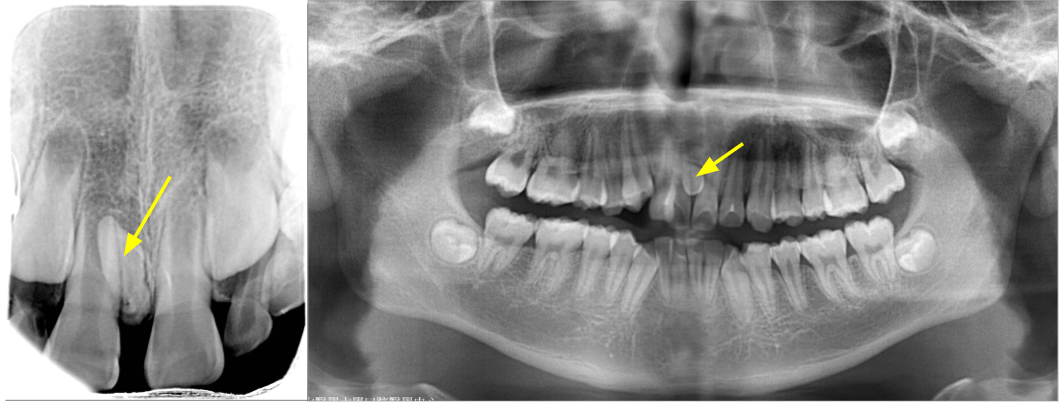
上顎多生牙(箭頭處),造成門牙縫隙。多生牙拔除後只能以矯正將牙齒重新排列。
下顎小臼齒多生牙,特殊雙頭。
2024-05-29
膠原蛋白為人體含量最多的一種蛋白,約占總蛋白質的20%~30%。而一般膠原蛋白普遍存在於韌帶、肌腱、細胞外間質,提供皮膚、骨骼、軟骨、韌帶支撐力。當身體有傷口時,膠原蛋白便扮演傷口癒合時支架的功能。
純化的膠原蛋白有著良好的生物相容性,吸收時間約為一至兩周。
以下為拔牙傷口置入膠原蛋白的優點:
- 保護傷口隔絕外界細菌: 減少食物或細菌掉入拔牙傷口內
- 良好止血效果,避免血塊脫落
- 降低術後疼痛及腫脹
- 加速骨頭及表皮牙肉的生長使傷口加速癒合。

當然要不要放置膠原蛋白就像台北高雄要搭高鐵還是搭台鐵一樣,對於大部分的病例,最終傷口必定會癒合,且終癒合的狀況也不一定會有太大的差異,但搭高鐵總是會比較迅速。少部分較深的智齒,骨缺損情況比較嚴重,將膠原蛋白放置於拔牙窩,有機會可以誘導較多的骨再生,減少前一顆牙齒遠心處的牙周囊袋。
除了放置再生物外,最重要的還是自我的傷口照護與良好的口腔清潔喔。
參考文獻
BMC Oral Health. 2020 Mar 18;20(1):77.
2024-11-24
2024-11-24
2024-11-24
2024-07-25
2024-06-24
2024-06-24
2024-06-24
2024-06-24
2024-06-24
10366 次