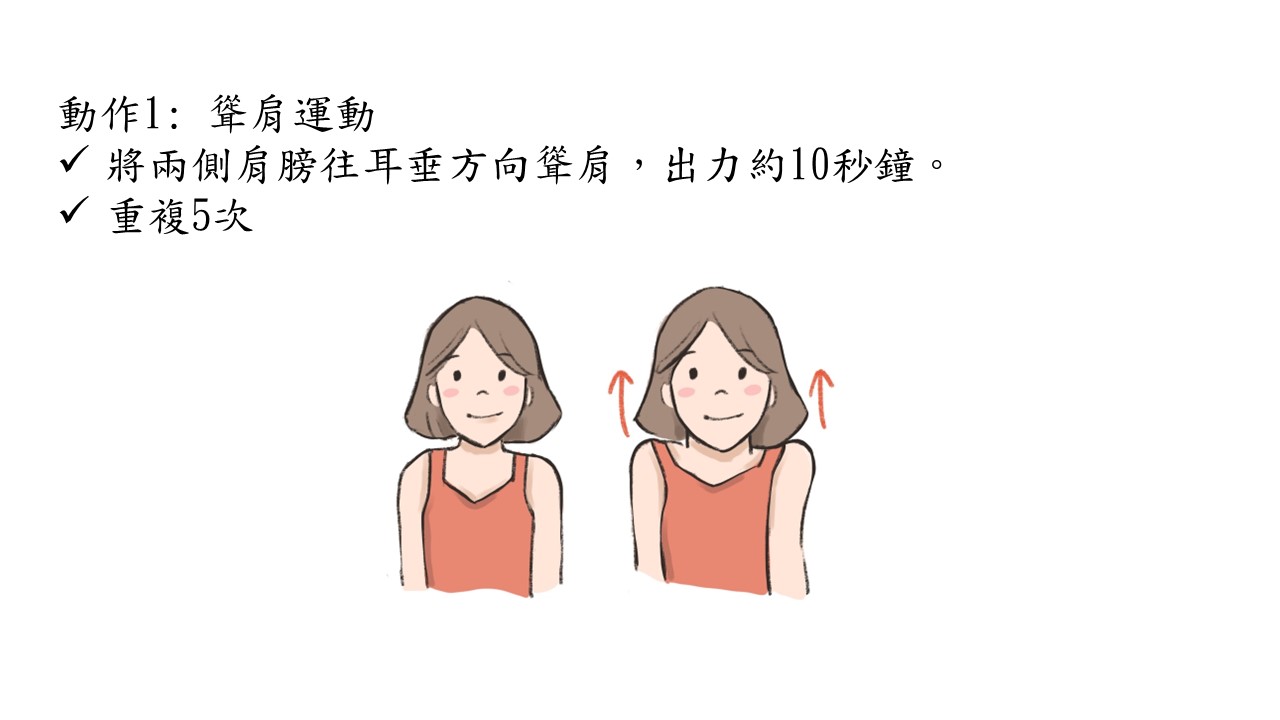
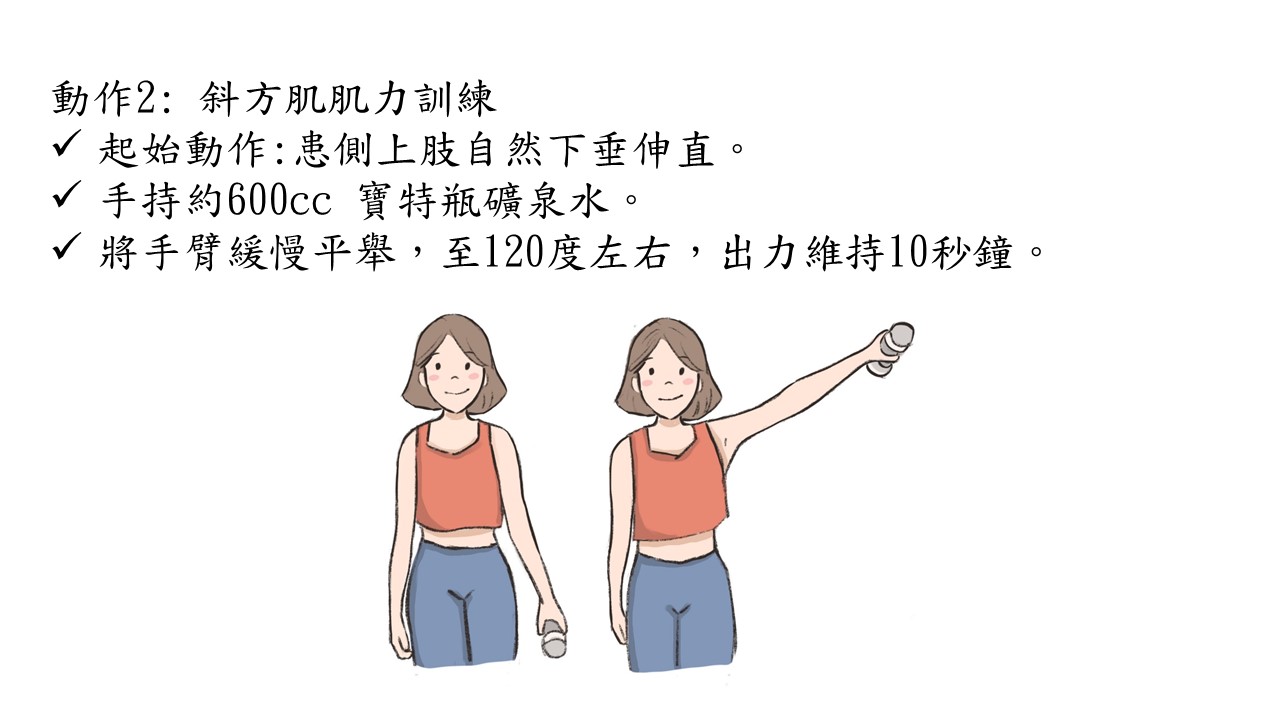
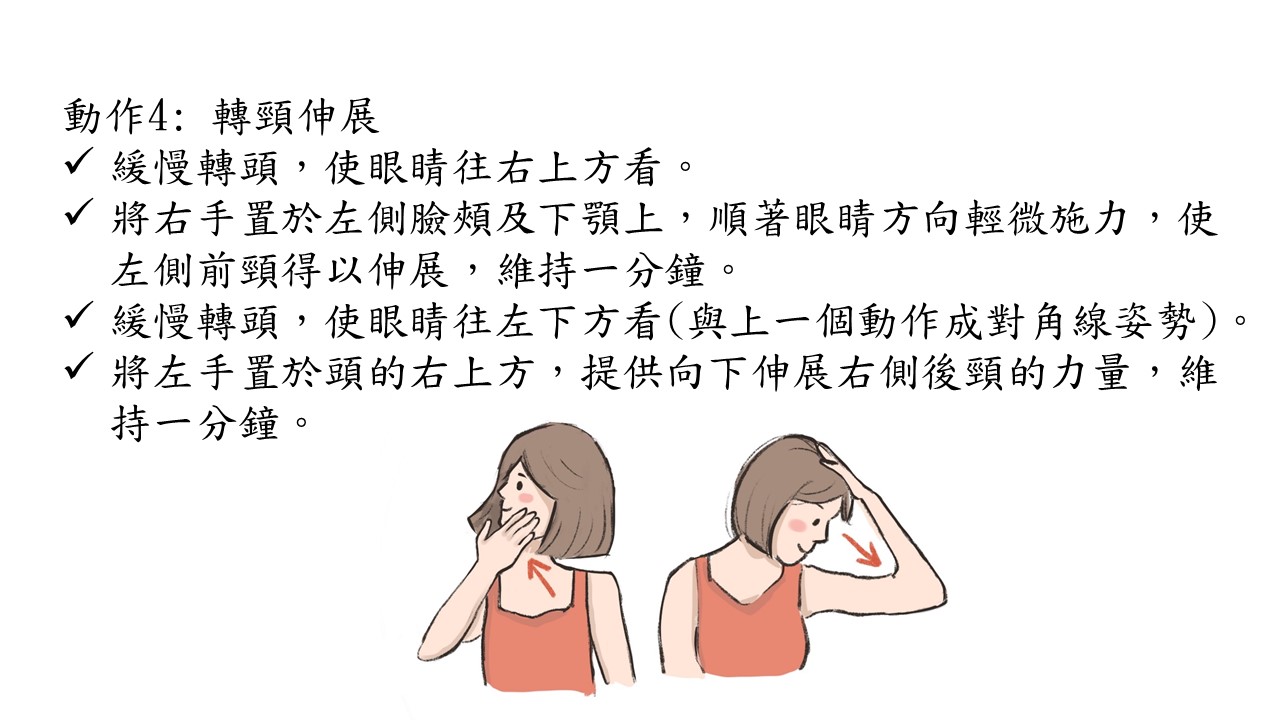
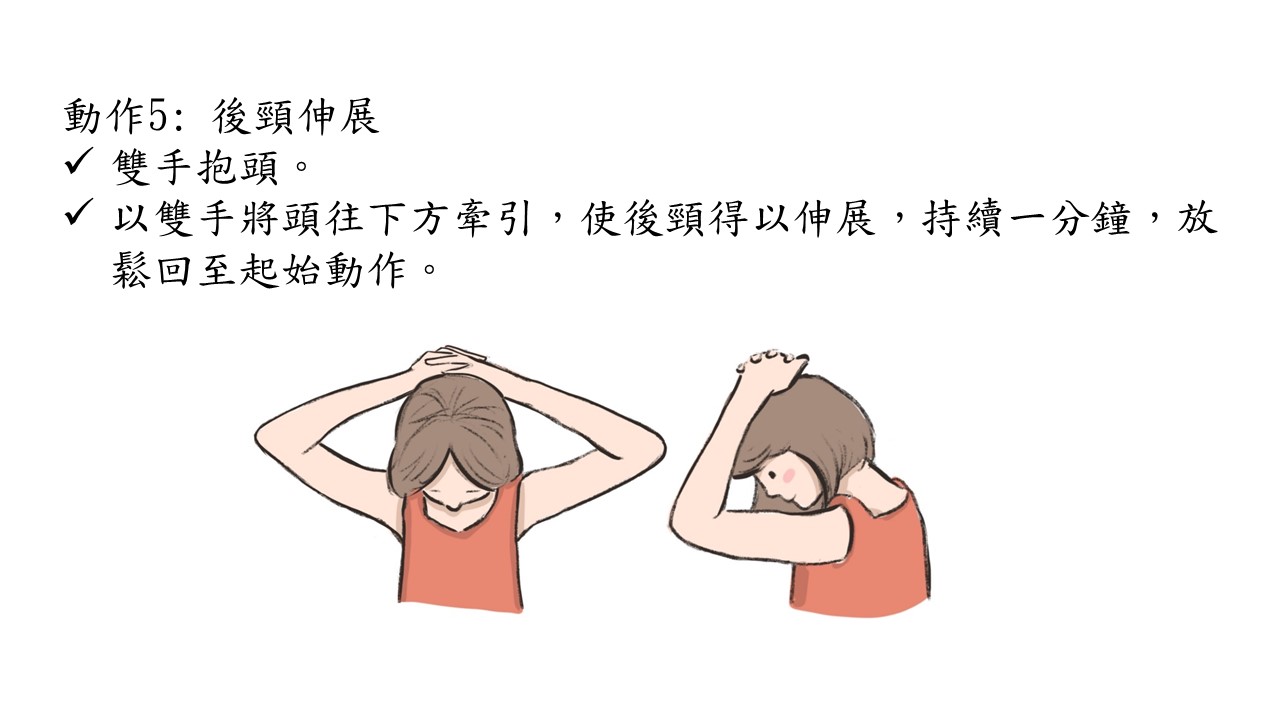
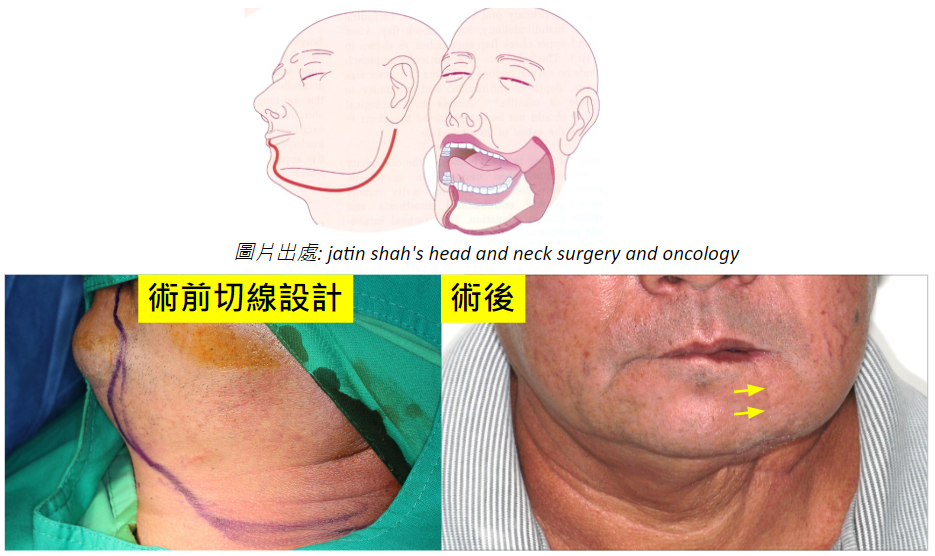
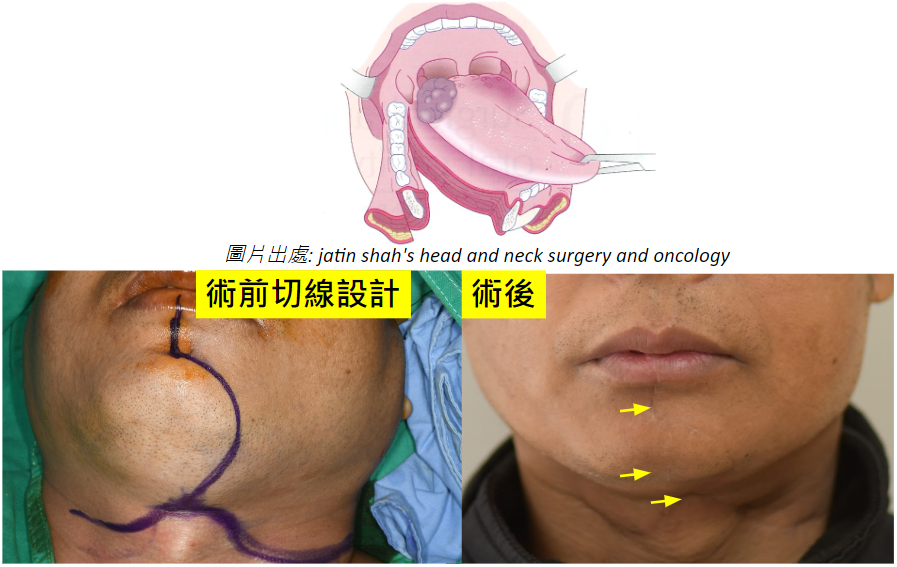
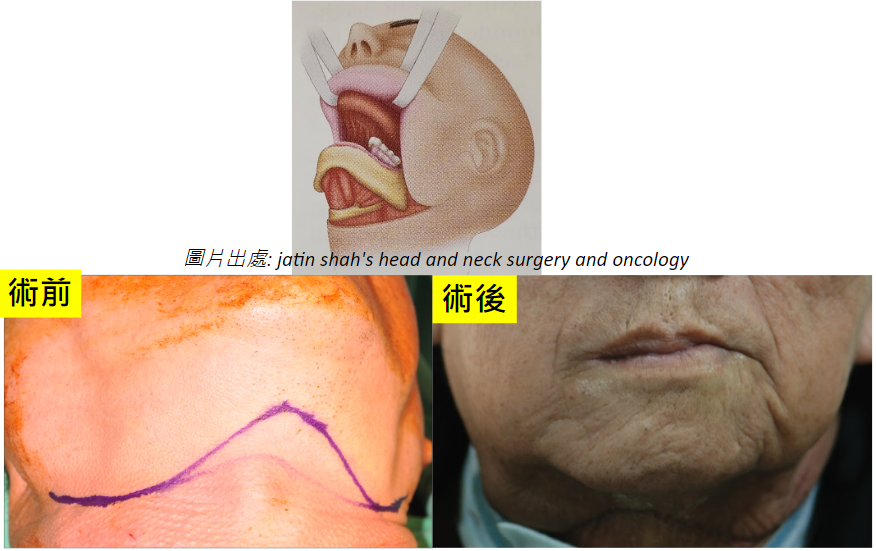
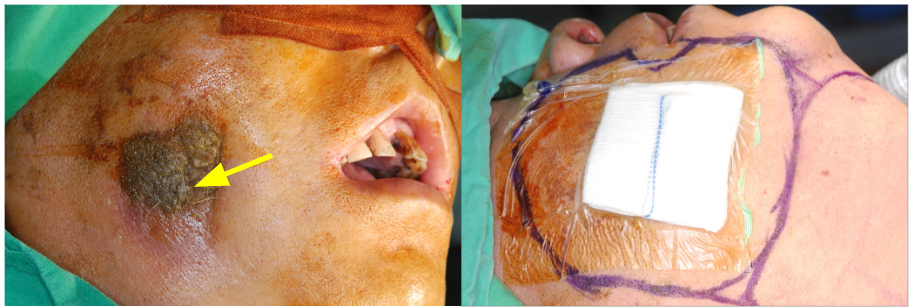
許多人聞癌色變,特別是身邊有癌症的朋友或家人,當自己身體稍微有點不對劤就緊張萬分。其實相對於其他癌症,口腔癌的檢查相對簡單而症狀也相對明確。把握以下這幾點,你也可以輕鬆自我檢查。
正常的口腔黏膜為粉紅色或紅色,表面平滑且柔軟,如果發現以下的症狀就需要儘快就醫檢查,以確認究竟是單純口腔發炎、潰瘍,還是惡性的口腔癌。
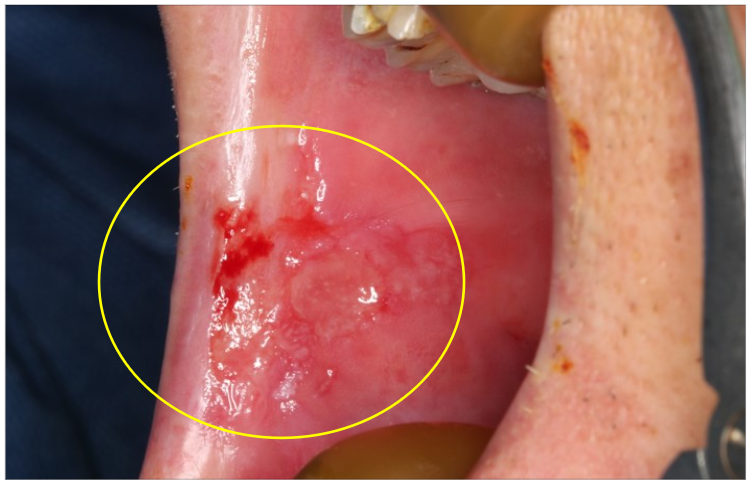
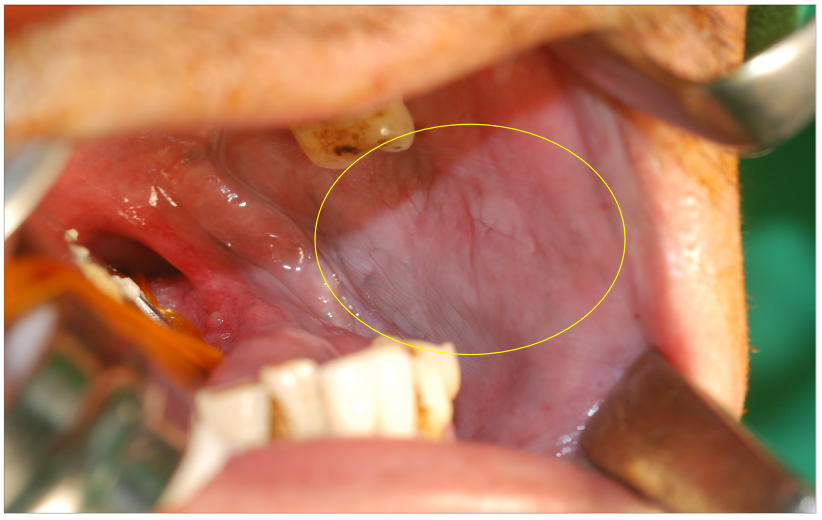
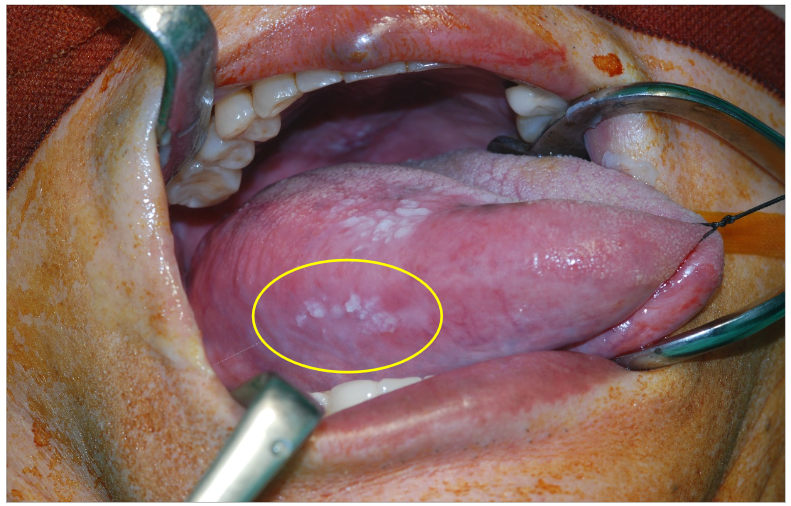
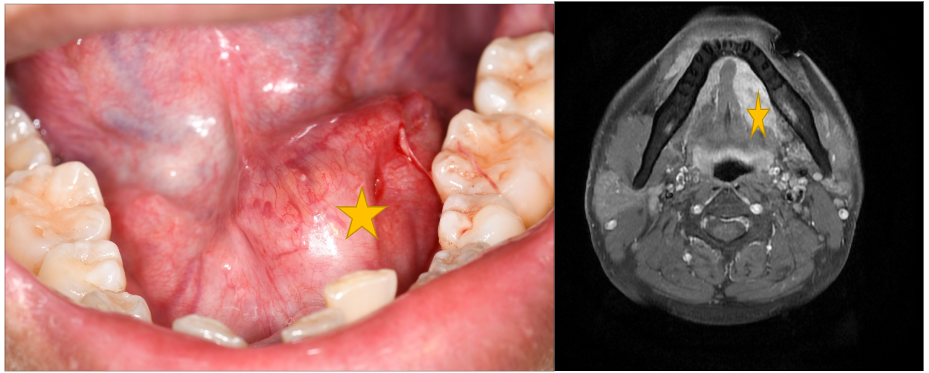
- 口腔黏膜的顏色改變或外表形狀改變,或出現白斑、紅斑
- 嘴唇或口腔有口腔黏膜潰瘍超過兩週以上未癒
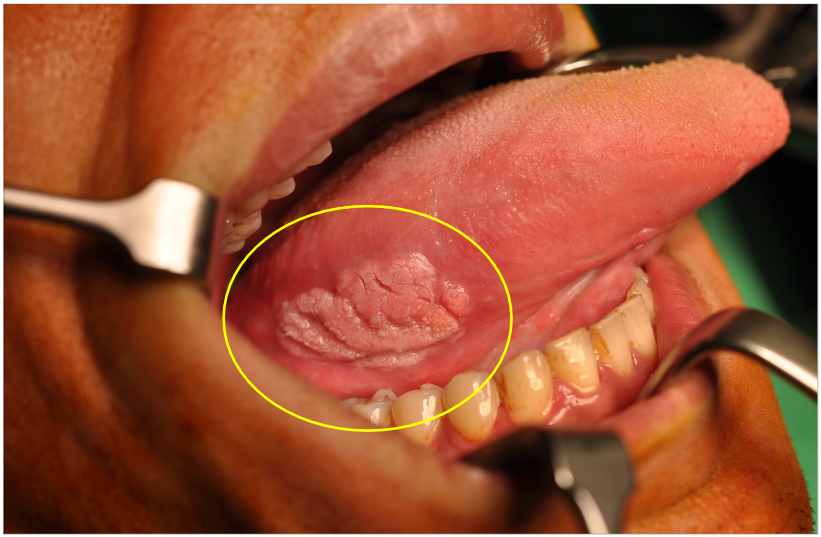
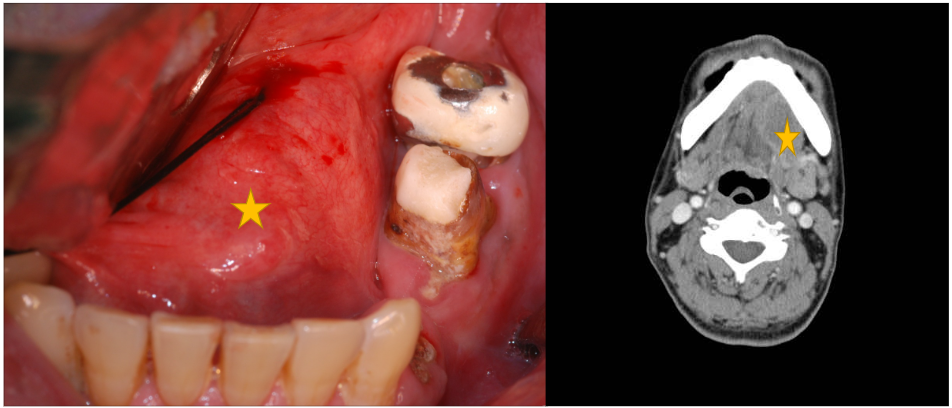
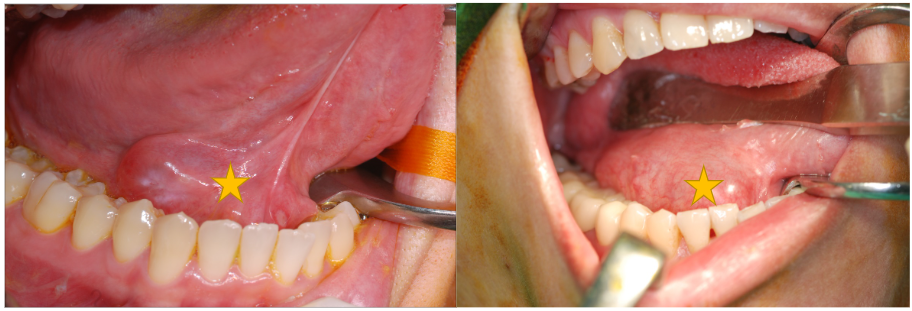
- 口腔內或頸部有不明原因的增生及腫塊
- 口腔內或附近發生不明原因麻木感、疼痛、觸痛
- 舌頭的活動性受到限制,或舌頭半側喪失知覺、麻木
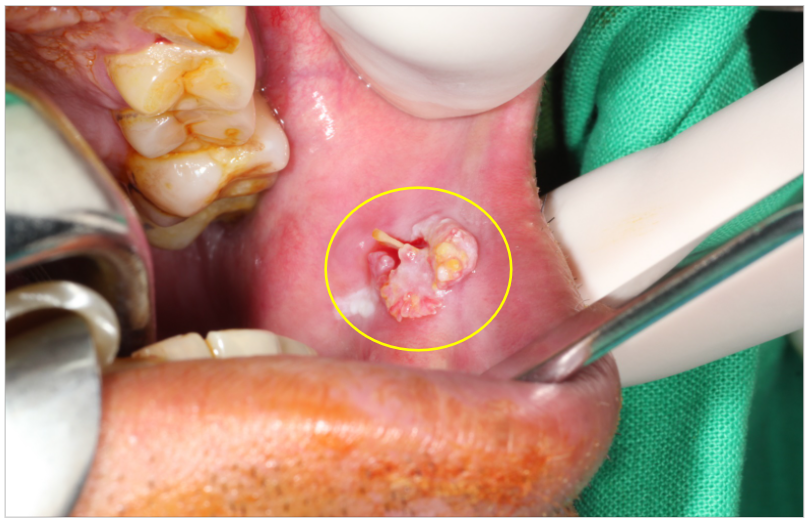
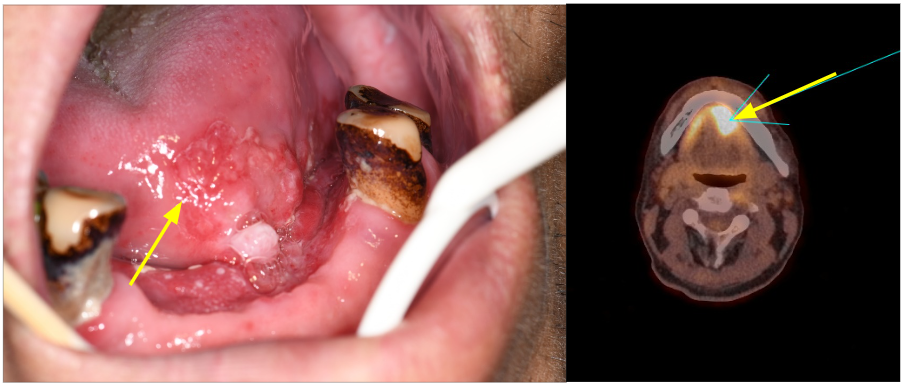
- 拔牙傷口持續不癒合
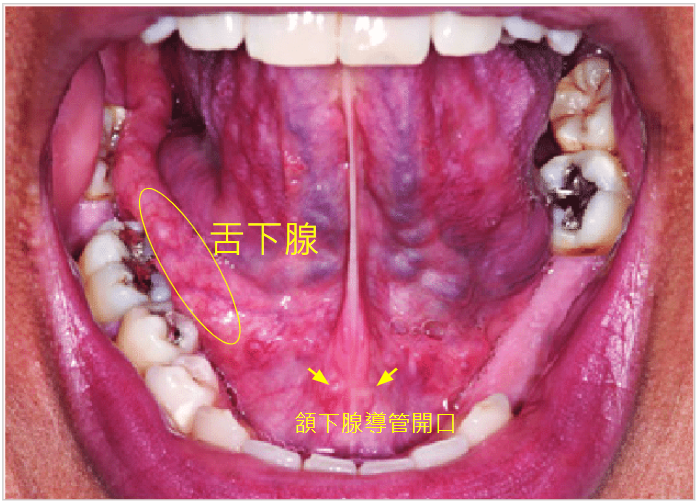
而只要是有黏膜的地方都有可能會有病變的產生,建議在自我檢查時依照順序繞行口腔一圈。別漏了口底、舌根及上顎囉
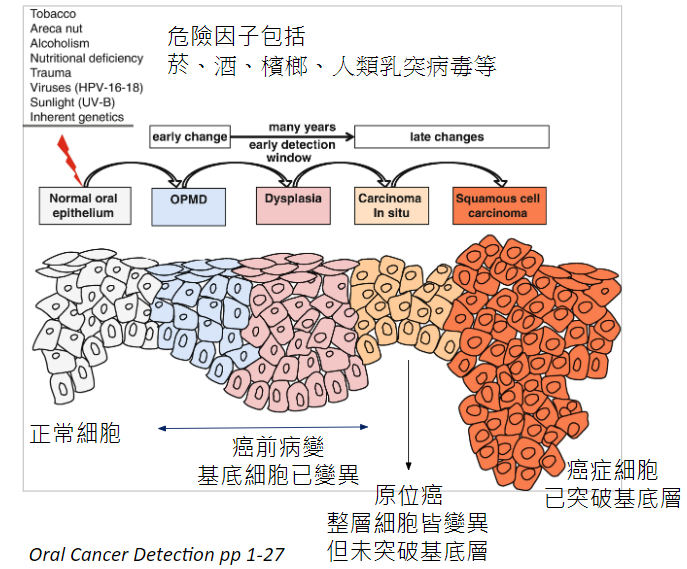
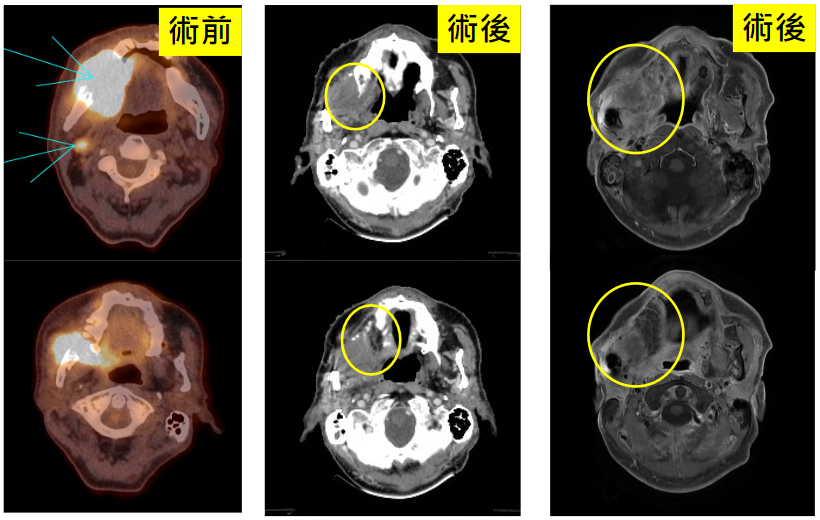
判斷是否為癌症最重要的診斷依據是「病理切片檢查」,患者不用擔心切片會造成癌症的擴散或惡化,唯有透過病理切片檢查才能早期診斷、正確治療,提高治癒的機會。
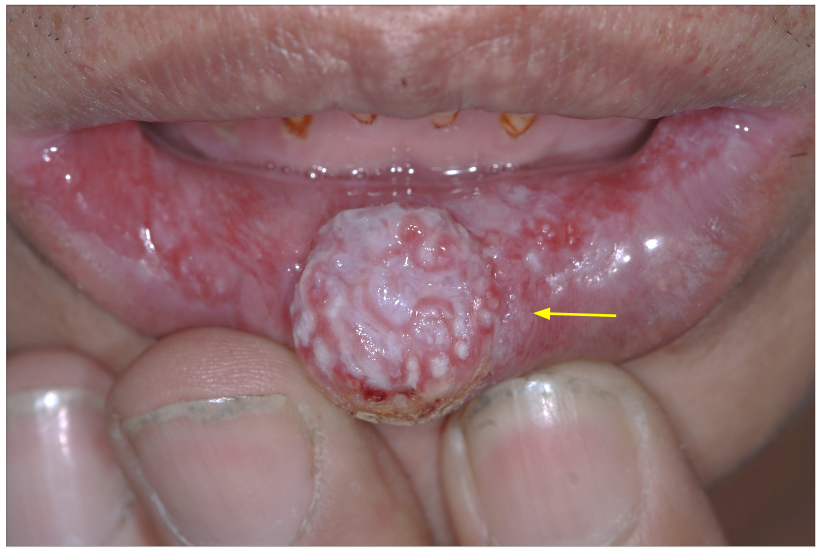
紅白斑合併不規則菜花狀突起
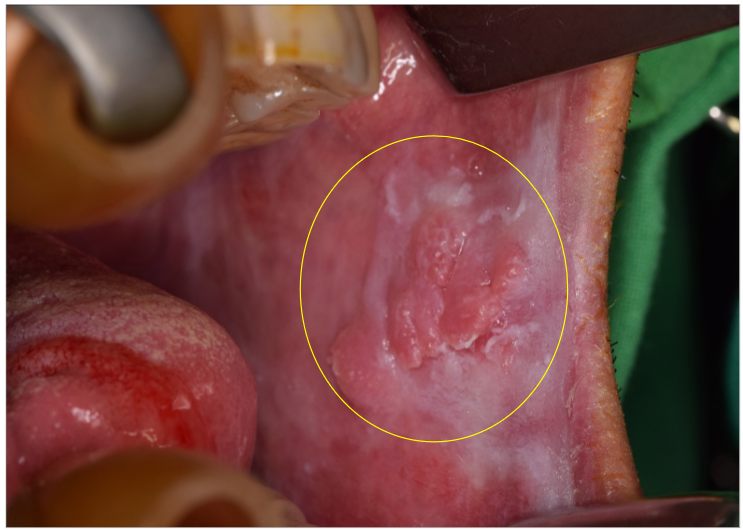
紅白斑合併不規則菜花狀突起
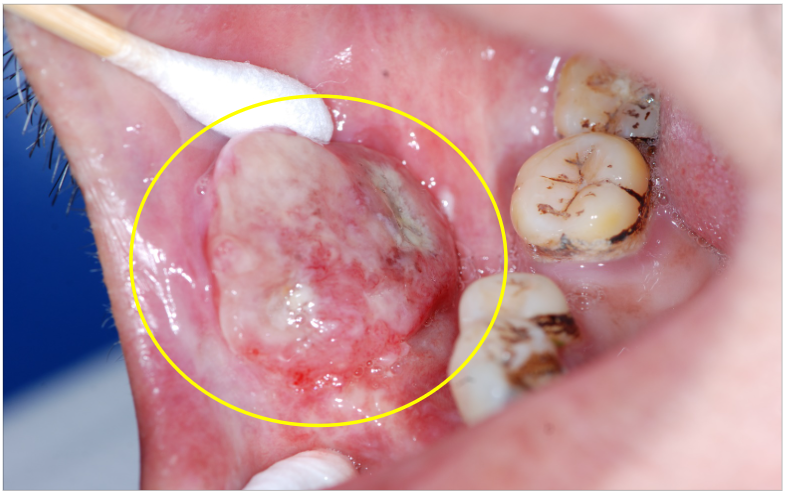
紅白斑合併不規則突起
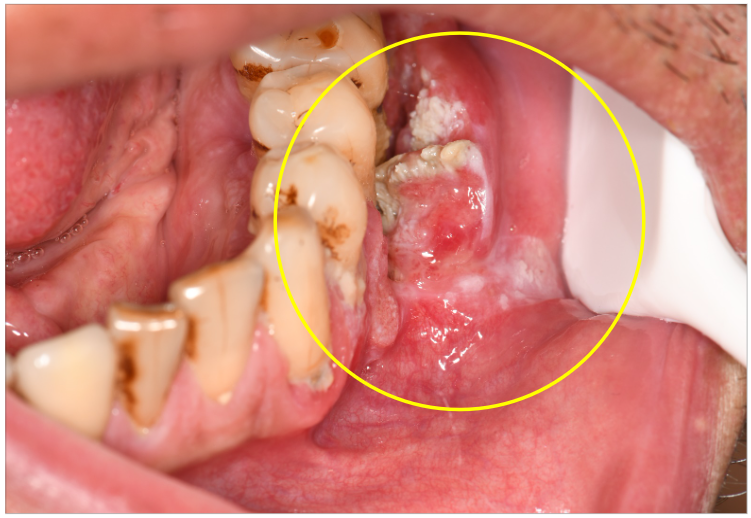
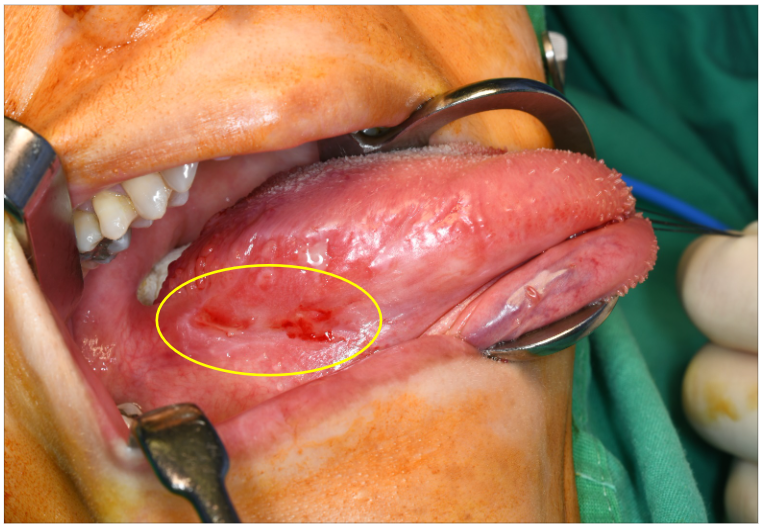
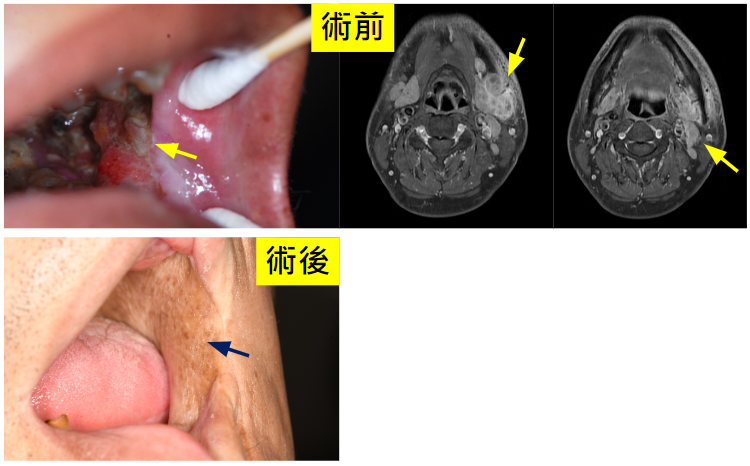
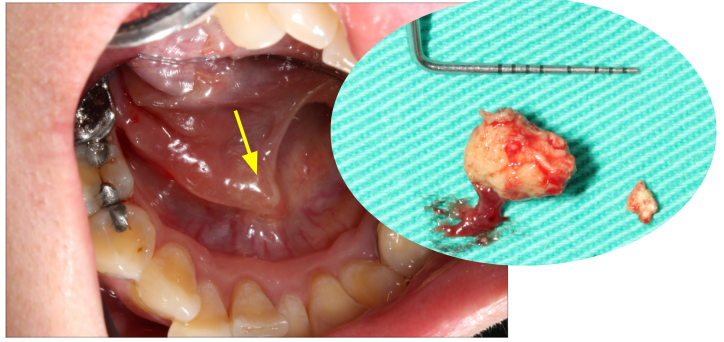
不規則增生、糜a爛性、未癒合之潰瘍
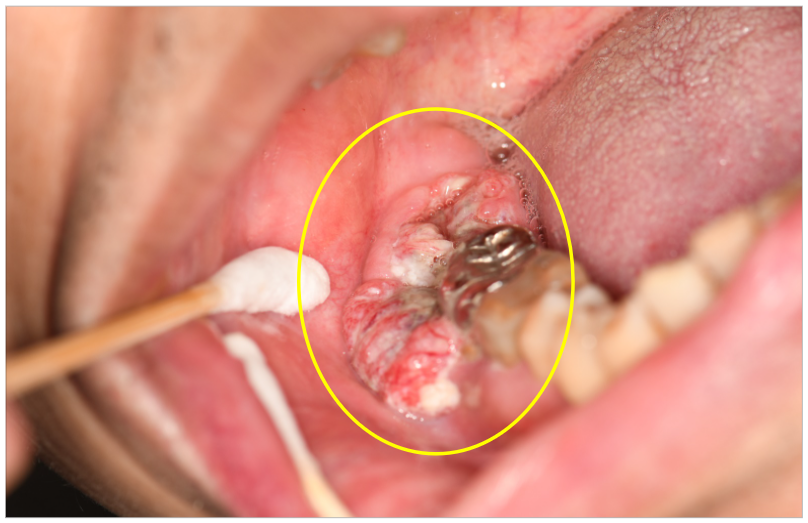
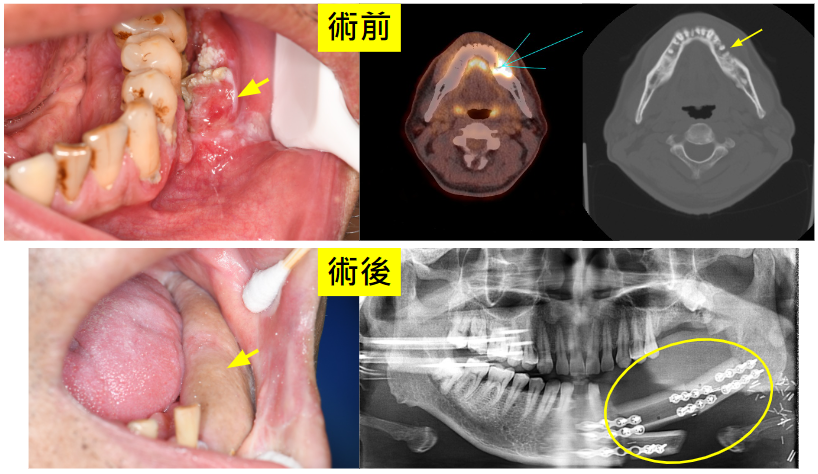
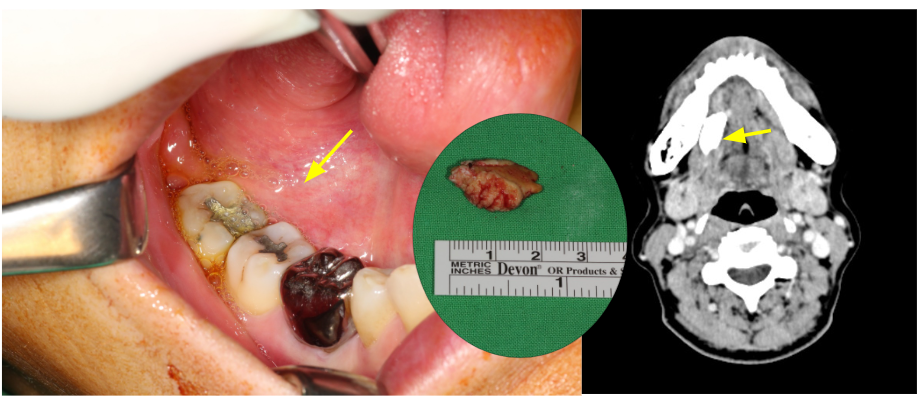
拔牙後未癒合之傷口,合併不規則增生、糜爛性
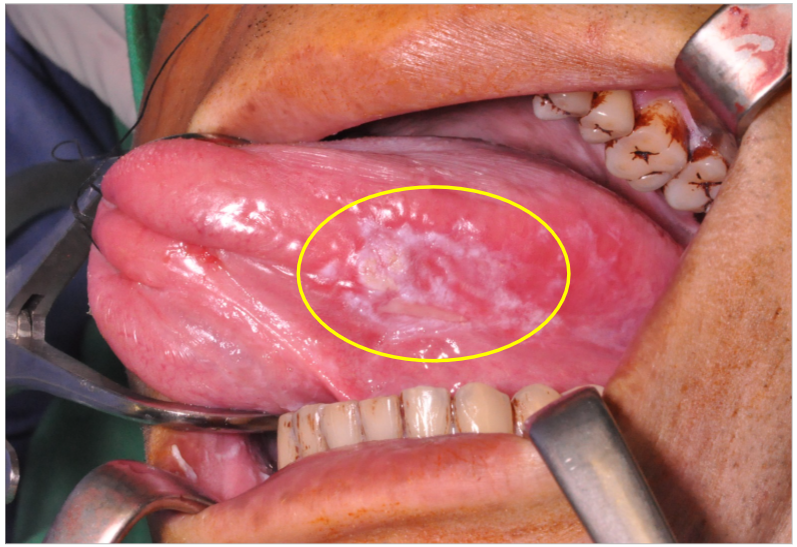
不規則增生、糜爛性、未癒合之潰瘍
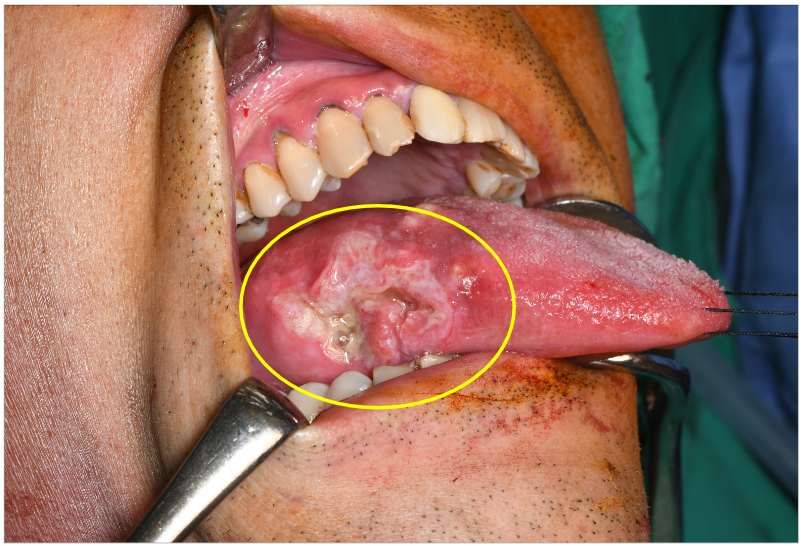
糜爛性、未癒合之潰瘍
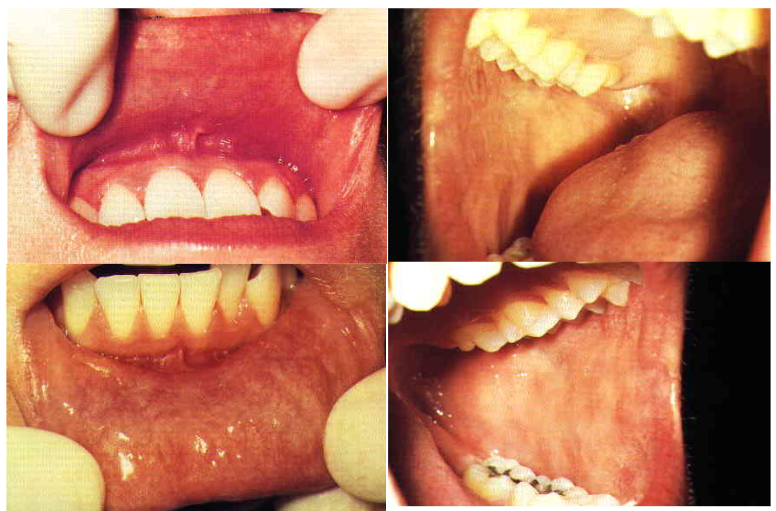
口腔癌自我檢查 –上下唇及兩側臉頰
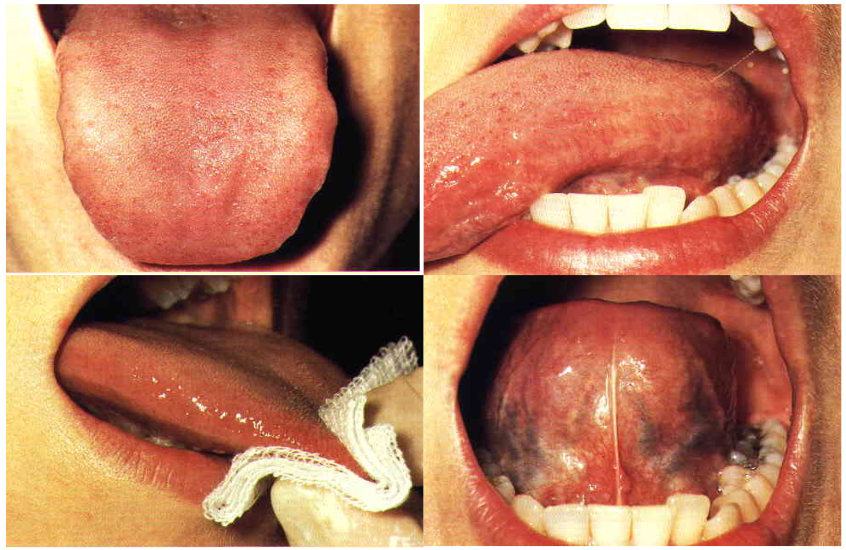
口腔癌自我檢查–舌背舌腹及兩側舌根
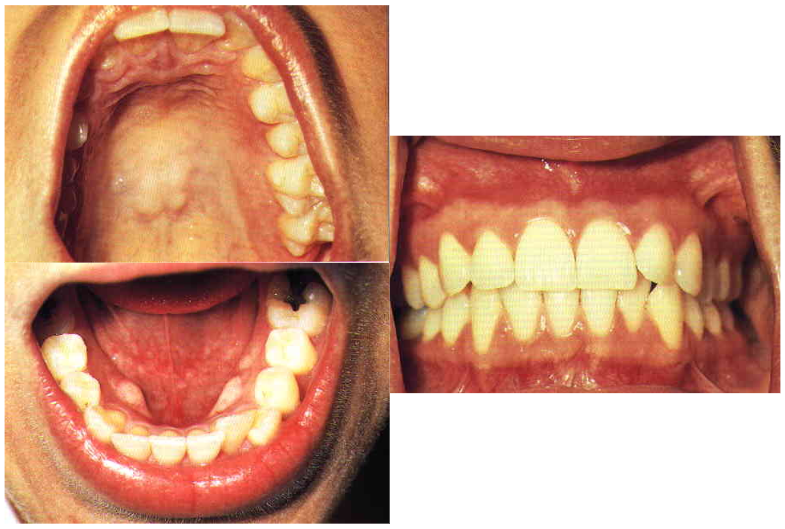
口腔癌自我檢查—上顎口底及上下牙齦